Prótesis de Cadera y Cirugía de Reemplazo de Cadera
La medicina estética es el área médica orientada a mejorar la calidad de la piel, prevenir o suavizar signos del envejecimiento y armonizar determinados rasgos faciales o corporales mediante tratamientos no quirúrgicos o mínimamente invasivos.
A diferencia de la cirugía plástica y estética, la medicina estética no implica una operación ni una modificación quirúrgica de estructuras profundas. Sus procedimientos suelen realizarse en consulta, con una recuperación más rápida y resultados generalmente progresivos o temporales.
Aunque se asocia con la estética, la medicina estética no debe entenderse como una simple aplicación de tratamientos cosméticos. Requiere valoración profesional, conocimiento anatómico, criterio médico, indicación individualizada y expectativas realistas.
El objetivo principal no debería ser transformar el rostro o el cuerpo, sino mejorar, prevenir o armonizar de forma proporcionada, respetando la naturalidad y las características individuales de cada persona.
Top100 Especialistas Médicos
Qué es la medicina estética.
La medicina estética engloba tratamientos médicos no quirúrgicos o mínimamente invasivos destinados a mejorar el aspecto de la piel, tratar determinados signos visibles del envejecimiento, favorecer la armonía facial o corporal y prevenir cambios progresivos asociados al paso del tiempo.
Puede actuar sobre aspectos como la textura cutánea, la luminosidad, la hidratación, las arrugas de expresión, la flacidez leve, la pérdida de volumen, las manchas, el acné, las ojeras, la celulitis o ciertas alteraciones del contorno corporal.
A diferencia de una cirugía, los tratamientos de medicina estética no buscan modificar estructuras anatómicas mediante una operación, sino mejorar determinados aspectos mediante técnicas médicas, dispositivos, productos inyectables, tecnologías dermatológicas o protocolos personalizados.
La indicación depende de la edad, la calidad de la piel, la anatomía, los antecedentes médicos, los hábitos, las expectativas y el tipo de resultado que se busca.
Medicina estética, cirugía estética y cirugía plástica: diferencias principales.
Aunque los tres conceptos están relacionados con la mejora de la apariencia física, no significan lo mismo.
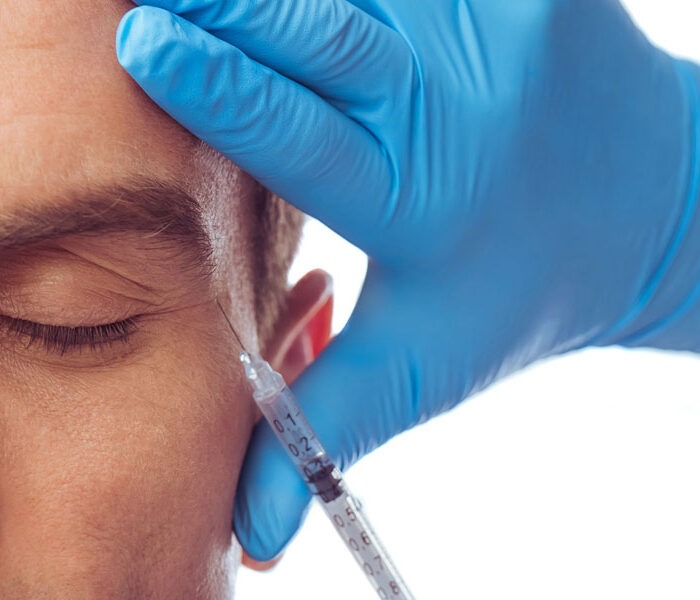
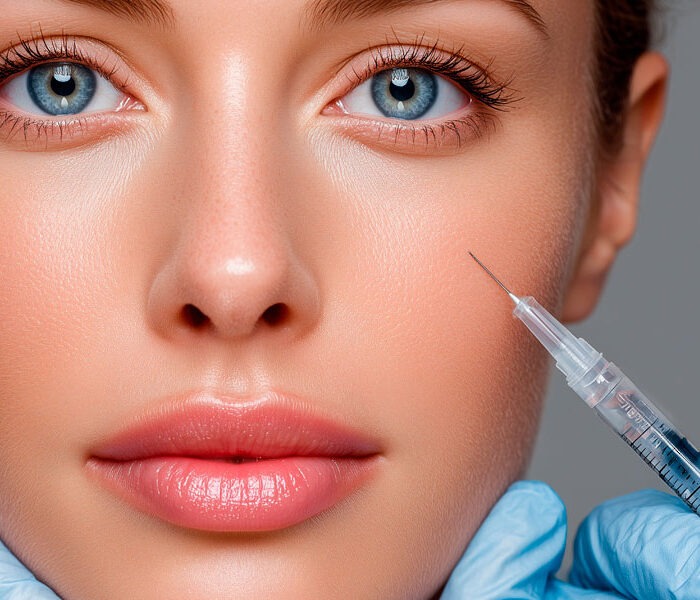
🔹 La medicina estética utiliza tratamientos médicos no quirúrgicos o mínimamente invasivos. Suele orientarse a mejorar la piel, prevenir signos de envejecimiento, suavizar arrugas, aportar luminosidad, tratar alteraciones cutáneas o armonizar determinados rasgos de forma sutil.
🔹 La cirugía estética implica una intervención quirúrgica. Se utiliza cuando la modificación deseada requiere actuar sobre estructuras anatómicas o cuando los tratamientos no quirúrgicos no son suficientes para corregir una disconformidad concreta.
🔹 La cirugía plástica es un concepto más amplio. Incluye tanto la cirugía estética como la cirugía reconstructiva o reparadora. Por ejemplo, una reconstrucción mamaria tras cáncer pertenece a la cirugía plástica reconstructiva, mientras que una rinoplastia o una abdominoplastia con finalidad estética pertenecen al ámbito de la cirugía estética.
Por tanto, la medicina estética no es cirugía estética, aunque ambas pueden complementarse en determinados casos.
¿Qué trata la medicina estética?
La medicina estética puede abordar distintas preocupaciones faciales y corporales relacionadas con la piel, el envejecimiento, la armonía, la textura, la hidratación o ciertos cambios progresivos.
Entre los motivos más frecuentes para valorar tratamientos de medicina estética se encuentran:

Cirugia ortopédica de rodilla
- Manchas faciales
- Pérdida de luminosidad, piel apagada
- Manchas faciales
- Arrugas de expresión
- Celulitis
- Flacidez corporal leve
- Grasa localizada en casos seleccionados
- Sudoración excesiva o hiperhidrosis
- Envejecimiento cutáneo en rostro, cuello, escote o manos
No todos estos problemas requieren el mismo abordaje.
Algunos pueden mejorar con tratamientos de medicina estética, otros con dermatología, y otros pueden necesitar una valoración de cirugía plástica y estética cuando existe exceso de piel, descolgamiento marcado o una alteración estructural.
Valoración profesional en medicina estética.
La medicina estética debe partir de una valoración individualizada. No se trata solo de elegir un tratamiento concreto, sino de analizar la piel, la anatomía, la expresión, los antecedentes, los hábitos y las expectativas.
Una valoración adecuada puede incluir:
- antecedentes médicos;
- medicación habitual;
- alergias;
- enfermedades dermatológicas;
- tratamientos previos;
- calidad de la piel;
- hidratación;
- textura;
- manchas;
- flacidez;
- arrugas de expresión;
- pérdida de volumen;
- simetría y proporciones;
- hábitos de exposición solar;
- expectativas y límites reales del tratamiento.
Esta fase es fundamental para determinar si un tratamiento está indicado, si conviene posponerlo, si sería más adecuado un cuidado dermatológico o si el problema puede requerir un abordaje quirúrgico.
La medicina estética debe evitar el sobretratamiento. En muchos casos, el mejor resultado no depende de hacer más, sino de indicar lo justo, con prudencia y naturalidad.

Principales áreas de la medicina estética.
La medicina estética puede clasificarse en distintas áreas según la zona tratada y el objetivo del tratamiento. Algunas intervenciones se orientan a mejorar la calidad cutánea, otras a suavizar arrugas, tratar manchas, mejorar la armonía facial o abordar alteraciones corporales sin cirugía.
En esta landing se presentan las principales áreas de forma orientativa. Cada tratamiento debe valorarse de manera individual, ya que la indicación depende de la piel, la anatomía, los antecedentes, las expectativas y el tipo de resultado que se busca.
Medicina estética facial.
La medicina estética facial agrupa tratamientos orientados a mejorar la piel, suavizar signos de envejecimiento, armonizar determinados rasgos y preservar la naturalidad del rostro.
Entre los tratamientos y motivos de interés más frecuentes se encuentran:
- neuromoduladores;
- rellenos dérmicos;
- tratamiento de ojeras;
- mesoterapia facial;
- peeling médico;
- tratamiento de manchas faciales;
- tratamiento del acné;
- mejora de marcas de acné;
- flacidez facial con radiofrecuencia;
- lifting con hilos tensores;
- eliminación de papada sin cirugía en casos seleccionados;
- hidratación profunda de la piel;
- tratamientos para luminosidad y textura cutánea.
La medicina estética facial debe respetar la identidad facial. El objetivo no debería ser cambiar el rostro, sino mejorar determinados signos de forma proporcionada.
Cuando existe exceso importante de piel, descolgamiento marcado o alteraciones estructurales, puede ser más adecuado valorar alternativas de
Medicina estética corporal.
La medicina estética corporal se orienta a mejorar determinados aspectos del cuerpo sin recurrir a cirugía. Puede estar relacionada con flacidez leve, celulitis, grasa localizada, textura de la piel, sudoración excesiva o calidad cutánea.
Entre los tratamientos y motivos de interés más frecuentes se encuentran:
- flacidez corporal con radiofrecuencia;
- tratamiento corporal con tecnologías médico-estéticas;
- remodelación corporal no quirúrgica;
- tratamiento de celulitis;
- mejora de textura cutánea;
- depilación láser;
- hiperhidrosis axilar;
- tratamientos para grasa localizada en casos seleccionados;
- hidratación y mejora de calidad cutánea corporal.
Los tratamientos corporales de medicina estética pueden mejorar determinados aspectos, pero no sustituyen a la cirugía cuando existe exceso importante de piel, flacidez severa o cambios estructurales relevantes.
Motivos frecuentes para valorar una cirugía estética o una cirugía plástica.

Valoración médica en cirugía estética.

La cirugía estética o la cirugía plástica deben partir de una valoración médica completa y rigurosa. No se trata solo de decidir si una zona puede operarse, sino de analizar si existe una indicación razonable, si la técnica es adecuada, si la persona presenta condiciones seguras para la intervención y si las expectativas son realistas.
Una buena valoración preoperatoria incluye:
» antecedentes médicos y quirúrgicos
» enfermedades previas
» medicación habitual
» tabaquismo
» alergias
» calidad de la piel
» anatomía de la zona a tratar
» grado de alteración estética
» proporciones globales
» expectativas
» posibles riesgos y complicaciones
» limitaciones reales del procedimiento
» alternativas no quirúrgicas cuando existan
Esta fase es fundamental para determinar si la cirugía está indicada, si debe posponerse o si el problema podría abordarse mejor con medicina estética u otro tipo de intervención.
Valoración profesional en medicina estética.
La medicina estética debe partir de una valoración individualizada. No se trata solo de elegir un tratamiento concreto, sino de analizar la piel, la anatomía, la expresión, los antecedentes, los hábitos y las expectativas.
Una valoración adecuada puede incluir:
- antecedentes médicos;
- medicación habitual;
- alergias;
- enfermedades dermatológicas;
- tratamientos previos;
- calidad de la piel;
- hidratación;
- textura;
- manchas;
- flacidez;
- arrugas de expresión;
- pérdida de volumen;
- simetría y proporciones;
hábitos de exposición solar;
expectativas y límites reales del tratamiento.
Esta fase es fundamental para determinar si un tratamiento está indicado, si conviene posponerlo, si sería más adecuado un cuidado dermatológico o si el problema puede requerir un abordaje quirúrgico.
La medicina estética debe evitar el sobretratamiento. En muchos casos, el mejor resultado no depende de hacer más, sino de indicar lo justo, con prudencia y naturalidad.
Principales áreas de la medicina estética.
La medicina estética puede clasificarse en distintas áreas según la zona tratada y el objetivo del tratamiento. Algunas intervenciones se orientan a mejorar la calidad cutánea, otras a suavizar arrugas, tratar manchas, mejorar la armonía facial o abordar alteraciones corporales sin cirugía.
En esta landing se presentan las principales áreas de forma orientativa. Cada tratamiento debe valorarse de manera individual, ya que la indicación depende de la piel, la anatomía, los antecedentes, las expectativas y el tipo de resultado que se busca.

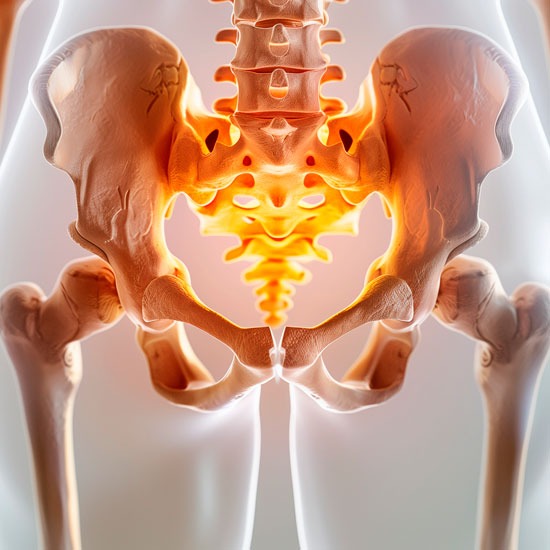
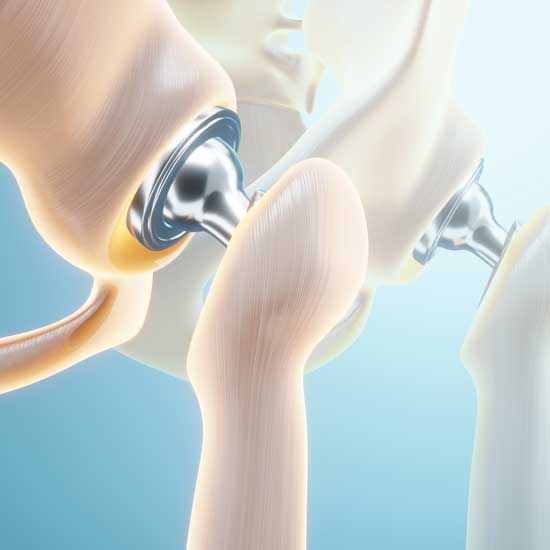
Según fijación al hueso.

Otra clasificación importante se basa en cómo se fija la prótesis al hueso. Puede ser cementada, cuando se utiliza cemento óseo para fijar el implante; no cementada, cuando el implante queda ajustado al hueso para favorecer su integración; o híbrida, cuando se combina un componente cementado con otro no cementado.
Según fijación al hueso.
Por eso, cuando un paciente pregunta qué tipo de prótesis de cadera necesita, la respuesta más rigurosa es que depende del problema articular, de la calidad del hueso, de la edad, del nivel de actividad y del criterio quirúrgico.
El valor real no está en elegir una etiqueta aislada, sino en indicar la solución más adecuada para cada caso concreto.
Cirugía Protésica de Cadera
¿Cuánto dura una operación de prótesis de cadera?
Una operación de prótesis de cadera suele durar en torno a 1 a 2 horas, aunque el tiempo total del proceso quirúrgico puede ser mayor si se tiene en cuenta la preparación anestésica, la colocación del paciente, la recuperación inmediata y la complejidad del caso.
La duración concreta puede variar según la anatomía, la rigidez, la deformidad, la calidad ósea o la dificultad técnica.
¿Cuántos días de hospitalización se necesitan?
La estancia hospitalaria tras una prótesis de cadera suele ser más corta que hace años. Muchas personas vuelven a casa entre 1 y 3 días después de la cirugía, y en casos seleccionados algunas pueden incluso recibir el alta el mismo día.
Más que dar un número fijo de días, lo importante es entender que el alta depende de varios factores: control razonable del dolor, tolerancia a la movilización, capacidad para levantarse y caminar con ayuda si la necesita, ausencia de incidencias importantes y un entorno domiciliario compatible con la recuperación.
Cómo es la recuperación después de una prótesis de cadera.
La recuperación tras una prótesis de cadera es progresiva. Muchas personas notan una mejoría clara del dolor mecánico relativamente pronto, pero eso no significa que la recuperación esté completada en pocos días.
Durante las primeras semanas pueden persistir dolor, inflamación, cansancio, debilidad y cierta inseguridad al caminar. A medida que avanza la recuperación, el objetivo es mejorar la marcha, recuperar fuerza, ganar confianza y volver de forma gradual a las actividades cotidianas.
La recuperación no tiene un único plazo para todos. Algunas personas evolucionan de forma rápida y otras necesitan más tiempo. De forma orientativa, la mejoría funcional importante suele desarrollarse durante las primeras semanas y meses, aunque la recuperación completa puede prolongarse varios meses.
Cuándo se puede caminar, salir a la calle y dejar las muletas.
La movilización precoz forma parte del manejo habitual de la prótesis de cadera. Es frecuente que el paciente empiece a ponerse de pie y a caminar con ayuda el mismo día o al día siguiente, según la evolución y el protocolo del centro.
Salir a la calle puede hacerse de forma progresiva cuando la marcha sea segura, el dolor esté razonablemente controlado y el paciente tolere bien la actividad.
Respecto a las muletas o bastones, no existe una fecha universal. Su retirada depende del equilibrio, la fuerza, la estabilidad y la calidad de la marcha. Algunas personas reducen la ayuda antes y otras la necesitan más tiempo.
La recomendación más útil no es fijar una fecha rígida, sino entender que las ayudas se retiran cuando dejan de aportar seguridad real y no antes.
¿Es dolorosa la cirugía de reemplazo de cadera?
Sí, puede serlo, especialmente en el postoperatorio inicial. La prótesis de cadera es una cirugía mayor, y durante las primeras semanas puede haber dolor, inflamación y molestias al moverse o al descansar.
Lo importante es explicar que ese dolor suele manejarse con tratamiento analgésico, movilización guiada y medidas de recuperación protocolizadas, y que lo esperable es que vaya disminuyendo de forma progresiva.
También conviene matizar que el dolor cambia de naturaleza. El dolor artrósico previo puede mejorar mucho, pero durante un tiempo aparece el dolor propio de la cirugía y de la recuperación de los tejidos.
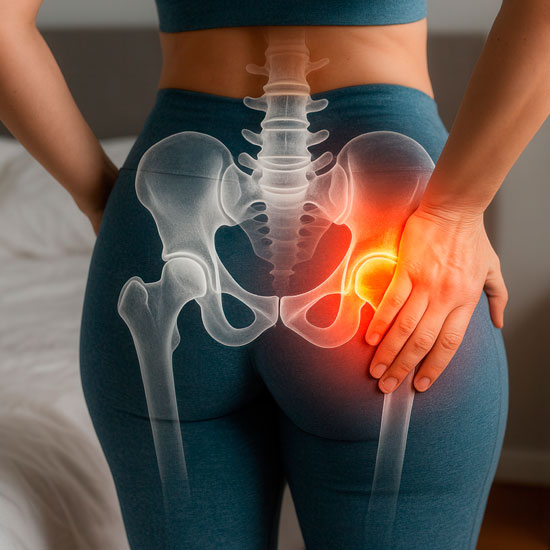
Patologías y motivos de consulta relacionados.
La prótesis de cadera es una cirugía muy consolidada y con una alta tasa de buenos resultados, pero, como cualquier cirugía mayor, no está exenta de riesgos y complicaciones. Explicarlos bien no pretende alarmar, sino ayudar a entender que la indicación debe ser individualizada y que el seguimiento postoperatorio forma parte del tratamiento.
Entre las complicaciones más importantes está la infección, que puede afectar a la herida superficial o a tejidos más profundos alrededor de la prótesis. Es una complicación poco frecuente, pero relevante, porque en algunos casos puede requerir antibióticos, nuevas cirugías o incluso el recambio del implante.
Otro riesgo importante es la trombosis venosa profunda y, en algunos casos, la embolia pulmonar. Por eso, tras la cirugía, se aplican medidas de prevención como movilización precoz, ejercicios, medias o sistemas de compresión y, cuando está indicado, medicación antitrombótica.
También puede producirse una luxación de la prótesis, es decir, que la nueva articulación se salga de su posición. No es una complicación habitual, pero el riesgo es mayor en los primeros meses después de la cirugía, por lo que durante ese periodo suelen recomendarse ciertas precauciones de movimiento según el caso y el tipo de intervención realizada.
Otras posibles complicaciones incluyen sangrado, lesión nerviosa o vascular, diferencia en la longitud de las piernas, aflojamiento o desgaste del implante con el tiempo, fractura alrededor de la prótesis y dolor o rigidez persistentes. No todas tienen la misma frecuencia ni la misma gravedad, y muchas dependen de factores previos del paciente, de la calidad ósea, de cirugías anteriores, de enfermedades asociadas y de la evolución posterior.
En la práctica, lo importante es que el paciente sepa que la mayoría de las prótesis de cadera evolucionan favorablemente, pero que debe consultar de forma prioritaria si aparecen signos de alarma como fiebre, dolor que empeora de forma clara, herida con secreción, inflamación importante de la pierna, dificultad para respirar o incapacidad brusca para mover o apoyar la cadera.

Cirugia ortopédica de rodilla
- Recuperación tras una prótesis de cadera: tiempos, rehabilitación y vida diaria
- Problemas y complicaciones de una prótesis de cadera
- Qué deporte se puede hacer después de una prótesis de cadera
- Infección de prótesis de cadera
- Aflojamiento de prótesis de cadera
- Luxación de prótesis de cadera
- Dolor después de una prótesis de cadera
- Cirugía de revisión de prótesis de cadera
- Cirugía mínimamente invasiva en prótesis de rodilla
Respondemos, a lo largo de los artículos, a las dudas e inquietudes de los pacientes operados o que van a someterse a una cirugía de prótesis de cadera:
cuándo caminar, cuándo dejar muletas, cuándo subir escaleras, cuándo conducir, cómo dormir, cuándo salir a la calle, se puede correr, se puede hacer bici, se puede hacer gimnasio, caminar mucho desgasta, se puede arrodillar, qué deportes evitar, etc.
Qué no debe hacer una persona operada de prótesis de cadera.
Las limitaciones exactas pueden variar según el abordaje quirúrgico, la estabilidad de la prótesis y las indicaciones del cirujano, por lo que no conviene presentar reglas universales demasiado rígidas.
Aun así, durante la recuperación inicial suele recomendarse evitar movimientos bruscos, sobrecargas, giros forzados y actividades de alto impacto.
Tampoco conviene volver de forma precipitada a esfuerzos intensos, deportes de impacto o movimientos extremos sin seguir las indicaciones individualizadas del equipo quirúrgico y de rehabilitación.
La recuperación debe ser progresiva, segura y adaptada a cada caso.
Qué resultados pueden esperarse y cuáles son sus límites.
La prótesis de cadera es una de las cirugías más eficaces para aliviar dolor y mejorar función en personas con daño articular avanzado bien indicado.
Muchos pacientes caminan mejor, tienen menos dolor y recuperan actividades cotidianas que antes estaban muy limitadas. Sin embargo, una prótesis no equivale a una articulación biológica sana ni garantiza exactamente la misma tolerancia funcional en todos los casos.
La mejoría suele ser importante, pero depende también del estado previo, la musculatura, la edad biológica, la rehabilitación y las expectativas del paciente.
Por eso es esencial no prometer resultados absolutos ni presentar la cirugía como una solución universal.

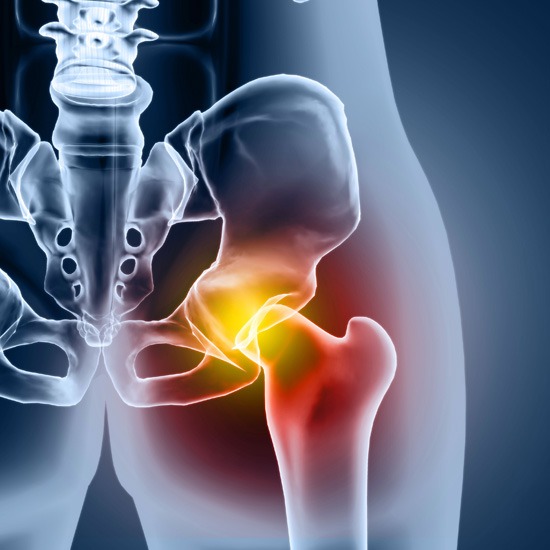
Cuándo conviene consultar con un especialista.
Conviene solicitar valoración especializada cuando el dolor y la limitación de la cadera condicionan de forma importante la marcha, el descanso, las actividades diarias o la autonomía, pese a un tratamiento conservador razonable.
También debe revisarse de forma prioritaria si, tras la cirugía, aparecen fiebre, dolor que aumenta de forma clara, herida con secreción, incapacidad progresiva para apoyar o cualquier signo de complicación.
La decisión de operar, revisar o seguir rehabilitando no debe basarse en comparaciones con otros pacientes, sino en una valoración clínica individualizada.
Qué pruebas se hacen antes de una prótesis de cadera.
Antes de una prótesis de rodilla suele realizarse una valoración preoperatoria para confirmar que la cirugía está bien indicada y que el paciente se encuentra en condiciones adecuadas para operarse. Ese proceso suele incluir historia clínica, exploración, revisión de medicación, control de tensión arterial y analítica de sangre. Según el caso, también pueden solicitarse otras pruebas como electrocardiograma, valoración anestésica y estudios complementarios si existen enfermedades previas o factores de riesgo que conviene revisar antes de la intervención.
Además del estado general, también se estudia la rodilla desde el punto de vista quirúrgico. Para ello suelen utilizarse radiografías y, en casos seleccionados, otras pruebas de imagen si ayudan a planificar mejor la cirugía o a aclarar el origen del dolor. La finalidad no es solo “dar el visto bueno” a la operación, sino entender bien la articulación, valorar la deformidad, confirmar la indicación y reducir riesgos evitables antes del procedimiento.
Cuándo no es el momento de operar.
No siempre es el momento adecuado para una prótesis de rodilla, aunque exista desgaste articular. En general, conviene ser prudentes cuando el dolor todavía es leve o intermitente, la limitación funcional no condiciona de forma clara la vida diaria, el origen de los síntomas no está bien aclarado o todavía existe margen real para un tratamiento conservador bien planteado. La decisión de operar no debe basarse solo en la radiografía, sino en la combinación de dolor, pérdida de función, fracaso razonable de otras medidas y expectativas realistas sobre lo que puede ofrecer la cirugía.
Tampoco suele ser el mejor momento para operar cuando existen problemas médicos que obligan a optimizar primero el estado general del paciente, o cuando hay una infección activa, lesiones cutáneas en la extremidad, fiebre o enfermedad reciente que aconsejan posponer la intervención hasta que el contexto sea más seguro. También conviene revisar bien la indicación cuando el paciente espera una rodilla “normal” o un resultado absoluto, porque una prótesis puede mejorar mucho dolor y función, pero no reproduce exactamente una rodilla sana.
Cuándo consultar tras una prótesis de rodilla.
Después de una prótesis de rodilla conviene consultar sin demora si aparece fiebre, enrojecimiento progresivo, salida de líquido por la herida, dolor que empeora claramente en lugar de mejorar, inflamación marcada de la pierna, dificultad respiratoria, dolor en el pecho o incapacidad brusca para apoyar o mover la rodilla. Estos signos pueden indicar complicaciones que requieren valoración médica rápida y no deben interpretarse como molestias normales del postoperatorio.
También conviene revisar la evolución si la recuperación se estanca, si la rigidez es cada vez más limitante, si persiste una cojera importante, si el dolor nocturno no va cediendo o si el paciente siente que la rodilla no progresa como se esperaba. No todo dolor o inflamación significa una complicación grave, pero cuando la evolución no sigue una mejoría razonable merece una reevaluación clínica.
Qué vida puede hacerse después de una prótesis de rodilla.
Después de una prótesis de rodilla, muchas personas pueden retomar una vida activa y funcional, con mejor tolerancia para caminar, subir y bajar escaleras, levantarse, hacer tareas cotidianas y recuperar actividades que antes estaban muy limitadas por el dolor. La cirugía está pensada precisamente para reducir dolor y ayudar a volver a actividades habituales, aunque la recuperación es progresiva y no todos los pacientes evolucionan al mismo ritmo.
En general, una vez recuperada la rodilla, suelen tolerarse bien actividades de bajo impacto como caminar, nadar, montar en bicicleta, jugar al golf o hacer ejercicio adaptado. En cambio, no suele ser lo más recomendable basar la nueva vida articular en impactos repetidos, saltos, carrera frecuente o deportes muy agresivos para la prótesis, porque eso puede aumentar el desgaste y comprometer la duración del implante. La idea no es vivir con miedo, sino orientar la actividad hacia una rodilla funcional, estable y compatible con una buena calidad de vida a largo plazo.
Si quieres, te pego ahora el artículo completo de prótesis de rodilla rehecho del todo, con estos cuatro bloques ya integrados en su sitio correcto.
FAQ's Cirugía de Prótesis
de Cadera
Escríbenos e intentaremos responderte y/o ayudarte a la mayor brevedad posible.
¿La prótesis de cadera elimina por completo el dolor?
No siempre. Lo habitual es que reduzca de forma muy importante el dolor mecánico asociado al deterioro articular, pero puede persistir alguna molestia residual, sensación extraña o dolor ocasional en determinados movimientos o esfuerzos. El objetivo realista es mejorar dolor y función, no garantizar una cadera exactamente igual a una articulación sana.
¿Se nota la prótesis de cadera al caminar o al moverse?
Durante un tiempo, sí puede notarse diferente. Algunas personas describen sensación de rigidez, tirantez, falta de naturalidad o percepción de que la cadera “no es igual que antes”. Con la recuperación y la adaptación funcional, esa sensación suele disminuir, aunque no todos los pacientes la viven igual.
¿Es normal tener inflamación o hinchazón después de una prótesis de cadera?
Sí, durante las primeras semanas puede haber inflamación en la zona operada y, en ocasiones, también en el muslo o la pierna. Esa inflamación puede aumentar tras más actividad o al final del día. Lo importante es diferenciar esa evolución esperable de una hinchazón muy marcada, progresiva o acompañada de otros signos de alarma.
¿Puedo dormir de lado después de una prótesis de cadera?
Depende del momento de la recuperación, del tipo de cirugía y de las indicaciones concretas del equipo que ha tratado al paciente. En muchos casos se puede volver a dormir de lado más adelante, pero no siempre resulta cómodo al principio. Lo recomendable es retomar esa postura cuando sea bien tolerada y esté permitida en el plan postoperatorio.
¿Puedo agacharme después de una prótesis de cadera?
Muchas personas vuelven a agacharse con el tiempo, pero al principio algunos movimientos pueden resultar incómodos o requerir adaptación. La recuperación no consiste solo en que la cadera no duela, sino también en reaprender ciertos gestos cotidianos con seguridad y control.
¿La prótesis de cadera pita en los controles del aeropuerto?
Puede ocurrir, porque algunos implantes pueden activar detectores de metales. No significa que exista ningún problema con la prótesis. Es simplemente una posibilidad normal en personas portadoras de implantes metálicos.
¿Puedo conducir después de una prótesis de cadera?
La vuelta a la conducción no depende solo de los días transcurridos, sino de que el paciente pueda entrar y salir del coche con seguridad, controlar bien la pierna, sentarse de forma estable, reaccionar con rapidez y no estar limitado por dolor intenso o medicación que altere la capacidad de respuesta.
¿Hay que revisar una prótesis de cadera aunque vaya bien?
Sí. Aunque la evolución sea buena y el paciente esté satisfecho, conviene realizar controles cuando el especialista lo indique. Estas revisiones permiten valorar la función, comprobar que la evolución sigue siendo correcta y detectar de forma precoz posibles problemas que al principio pueden dar pocos síntomas.

